商机详情 -
DRG系统使用注意事项
莱文DRGs预分组查询包括哪些功能?高倍率病例提醒:高倍率病例:1)基准点数小于等于100点的DRG组中,费用高于该DRG组住院均次费用3倍的病例;2)基准点数大于100点且小于等于200点的DRG组中,费用高于该DRG组住院均次费用2.5倍的病例;3)基准点数大于200点的DRG组中,费用高于该DRG组住院均次费用2倍的病例。低倍率病例提醒:低倍率病例:住院总费用为该DRG组均次费用0.4倍及以下的病例(日间手术病例除外)。15天再入院提醒:1、15天再入院计算规则:上次病历和本次病历为同一个DRG分组 ,本次入院时间减去上次出院时间 <= 15天;2、Drg的点数计算规则: 上次分组病例点数及例均费用 减半计算。费用超限提醒:当住院费用达到例均费用的90%时,床卡页面进行提醒。莱文DRGs分组手术查询功能有:Drg系统后期规划。DRG系统使用注意事项
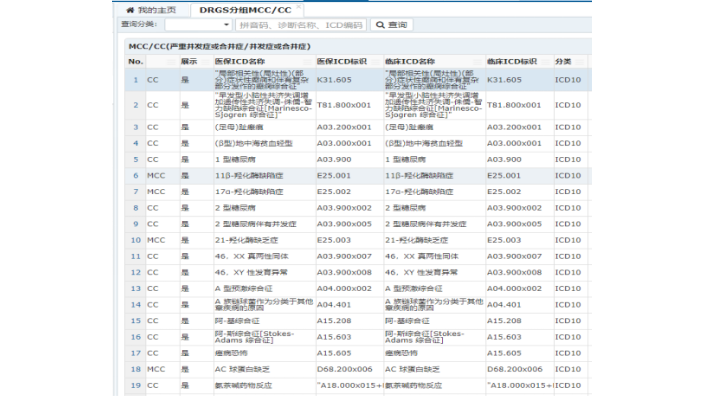
莱文MCC/CC排除表:一些其他诊断与主要诊断关系密切,在MCC/CC列表中都有一个对应的排除表表号,当这些疾病诊断作为主要诊断出现时,相应的MCC/CC应该被 排除,即不被视为MCC/CC;MCC/CC排除表诊断目录,数据来源于CHS-DRG国家2020版目录,根据浙江版医保反馈数据,定期更新;莱文DRGs分组点数设置:区分医保:根据各地不同的医保可设置不同DRG分组点数;导入分组点数:可按月导入分组点数,或者按年导入分组点数,系统自动识别取较新的一条分组点数。南京一般并发症目录诊断列表查询系统DRG付费具体是指什么?
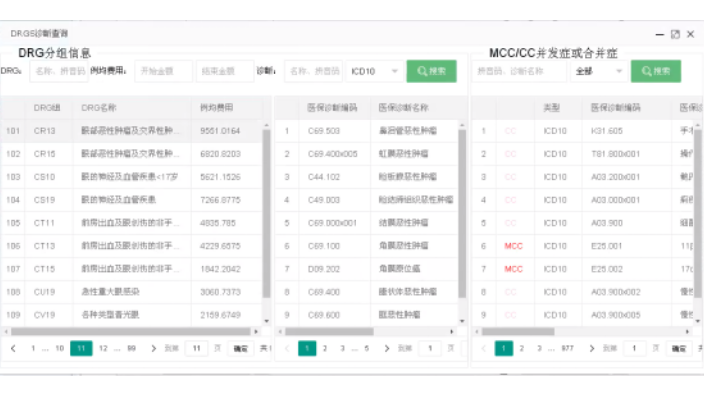
建立DRGs-PPS结算体系,包括了确定医保支付类型、支付规则与支付流程,对病例的结算数据进行自动分拣,区分出单病种病例、未入组病例、正常值病例、极低值、极高值及其它的特殊值病例,较后按照相对应的方式进行医保支付,主要包括DRG支付、单病种支付和项目支付。DRG年终决算以及医保基金管理系统的建设,实现基于DRG的医保控费分析、基金总额管理、预算管理、年终绩效考核与清算。按照DRG付费办法及其他相关政策规定的要求,提供对定点医疗机构的DRG“管理、费用、效率、安全”等指标的年度考核与清算数据的全方面管理,使年终考核清算工作向“科学、高效、合理”的方向建设发展。对考核维度、指标进行设定,对于考核和结果进行审批,实现市级、区级、院级、科室级的绩效考核指标统计分析。
DRG收付费变革在全国多地开展试点,面对DRG收付费变革的“来势汹汹”,医院该怎么办?规范病案首页数据管理:作为DRG分组的独特数据来源,病案首页数据质量的好坏将直接影响分组结果,但是遗憾的是,当前国内医院的病案首页数据质量普遍偏低,由于顶层设计和专业人才的缺乏,规范性和准确性都存在很大问题。因此医院应从思想上认识到病案首页信息的重要性,建立完善的病案质量管理制度,合理的进行设备和人员的配置,优化工作流程,以确保病案数据登记的规范性和准确性。DRG付费会给相关企业带来哪些机会?
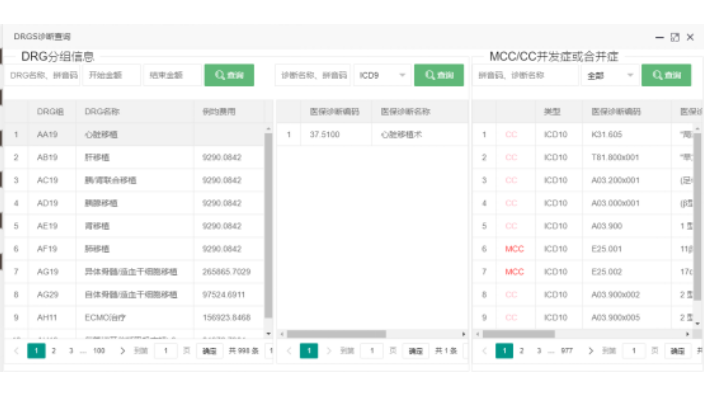
从医院功能定位上来说,基于DRG病种成本核算的规则,医院可以清楚哪些病种是有结余的、哪些病种是持平、哪些病种是亏损。其次是在医院学科建设方面,DRG病种成本核算可助力医院找到重点学科,为医院的级别定位及学科发展提供决策参考。较后,在整个区域内,不仅可与区域内的病种成本比较,还可以明晰哪些病种是需要下转到下级医院,促进分级诊疗。此外,医院开展的DRG病种成本核算,还可以通过临床路径评判分析,找出医疗服务行为中的不足,减少多用药、多用耗材、多检查、过度医疗等现象。DRG分组对于疾病主要诊断的选择要求很高。DRG分组软件使用注意事项
DRG收付费变革在全国多地开展试点。DRG系统使用注意事项
DRG系统有助于促进医院和医保的协同:在我国人口老年化日趋严重,医保覆盖人群不断扩大的背景下,医保基金压力巨大,因此医保必然以控制费用增长为第1诉求。而医院为了自身的发展,有着强烈的获得更多结余的需求。在按项目付费的情况下,医保与医院的诉求矛盾,双方关系以“博弈”为主,“协同”为辅,这也是我们未能真正形成“三医联动”的根本原因之一。而在DRGs-PPS的机制下,医保基于控费的诉求,为每个组测算了既定的支付标准。而与此同时,医院为了获得合理的结余,必然降低诊疗过程中的各类资源消耗。而医院这一行为,一方面使自身获得较好的收益,同时必然支撑了医保控费的诉求。也就是说,在DRGs-PPS的机制下,医保与医院在利益诉求上一致,其关系也就从之前的“博弈”转变为“协同”。DRG系统使用注意事项